After a tricky few days playing host to Donald J. Trump, the Belgian prime minister may have hoped for a trouble-free few days... But it was not be.
2017年5月30日 星期二
2017年5月28日 星期日
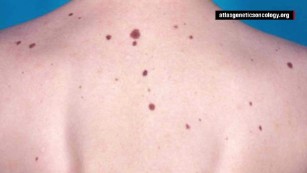
Experts' tips for choosing the safest sunscreen
此篇僅
---
73% of sunscreens don't work as advertised or contain "worrisome" ingredients, a report says.
How high is too high?
Dermatologists recommend using sunscreen to block the sun's ultraviolet rays. *Both* of the two types of UV rays can cause skin cancer. A UVA ray, the longer wave of the two, penetrates the skin deeply and is less likely to burn and show signs of overexposure. UVB rays are shorter and tend to damage the outer layer of the skin, causing sunburn. Both are linked to melanoma and other skin cancers. Most sunscreens sold today help protect against both.
The phrase "broad spectrum" signifies that a sunscreen offers some protection from UVA rays. The Sun Protection Factor (SPF) number is the level of protection a sunscreen provides against UVB rays, waves of light from the sun that are damaging to the outer surface of the skin.
Dr. Dawn Davis, a dermatologist at the Mayo Clinic who was not involved in the new reports, says SPF is a ratio of how long a person without sunscreen can be in the sun without experiencing any redness divided by the amount of time you can spend in sunlight with a product on.
In other words, "if you're standing on the equator at high noon and it would usually take your skin one minute without sunscreen to become red and irritated, SPF 15 means you can stand in that same sun exposure for 15 minutes."
But SPF 15 may not be enough for extended coverage. The American Academy of Dermatology recommends choosing a sunscreen that is at least SPF 30, which would block 97% of UVB rays.
So more is better, right? Not so fast, says Lunder. Several brands offer products with a high SPF, even over 100. But, she says, consumers are not getting the protection they think they are.
"People who buy high-SPF products are more likely to get burned because they assume they're getting better and longer-lasting protection," she said. Maximum protection comes when sunscreen is reapplied every few hours, and Lunder says people who buy these high-SPF products do not reapply often enough to have continuous skin protection. She recommends sticking to products between SPF 30 and 50.
---
73% of sunscreens don't work as advertised or contain "worrisome" ingredients, a report says.
A new report released Wednesday by the Environmental Working Group aims to help consumers make smart choices, because not all sunscreens are equal.
WWW.CNN.COM
2017年5月24日 星期三
botulism 肉毒桿菌中毒
They contracted botulism from eating contaminated nacho cheese sauce at a gas station
肉毒桿菌中毒(拉丁語:botulinus)是一種罕見但致命的癱瘓性疾病,由肉毒桿菌製造的毒素引起[1]。患者最開始會感到無力、看不清楚、疲倦、以及說話困難,接下來則可能會出現手臂、腿、以及胸廓肌肉無力的症狀。在大多數的患者身上,通常不會意識不清或發燒[2]。
肉毒桿菌中毒通常有幾種情形:肉毒桿菌芽孢在土壤與水中都很常見,當它們暴露於缺氧且符合特定溫度的環境下時,它們就會開始製造肉毒桿菌毒素。食物性肉毒桿菌中毒指的是患者吃了被肉毒桿菌素汙染的食物;嬰兒肉毒桿菌中毒則是因為肉毒桿菌在嬰兒的腸道中繁殖,並釋放肉毒桿菌素,通常這種情形只發生在免疫機轉尚不完全的嬰兒(六個月大以前)如蜂蜜可能被肉毒桿菌芽孢所汙染,受汙染的蜂蜜對成年人無害,但肉毒桿菌芽孢卻可能在免疫系統不成熟的嬰兒身上生長並釋放肉毒桿菌素而致病;創傷肉毒桿菌症則在街頭濫用藥物注射毒品的人身上較為常見,但一般而言,只要肉毒桿菌進入缺氧的傷口中,它就會開始釋放毒素。肉毒桿菌並沒有人傳人的能力,診斷肉毒桿菌中毒的條件是在患者身上找到肉毒桿菌素或肉毒桿菌[2]。
預防肉毒桿菌中毒首重食物保存。毒素在大於攝氏85度的狀況下加熱超過五分鐘就會被破壞[2],或者將pH值控制在4.5以下[3]。一歲以下孩童應該儘量避免食用蜂蜜,因為蜂蜜可能被肉毒桿菌芽孢所汙染,對成年人無害,但卻可能在免疫系統不成熟的嬰兒身上生長,並釋放肉毒桿菌素而致病。治療方法是給予抗細菌藥;抗生素則可以用在創傷肉毒桿菌症;而針對那些無法自主呼吸的個案,則可能需要為期數月的呼吸器支持。有5-10%的個案可能死亡。肉毒桿菌中毒可能發生在其他動物上[2]。
種類[編輯]
肉毒桿菌中毒由幾個不同的方式引起。肉毒桿菌廣泛分布在自然界各處,比如土壤和動物糞便中。食源性肉毒桿菌中毒由人類吃進含有毒素的食物所引起。嬰兒肉毒桿菌中毒由肉毒桿菌在腸內生長並釋放毒素所致。通常,年齡不到半歲的兒童容易發生。傷口性肉毒桿菌中毒經常在那些注射毒品的人身上出現。在這種情況下,孢子進入傷口,並在無氧條件下釋放毒素。它不直接由人與人之間傳播。醫生藉由尋找有關的毒素或細菌來證實肉毒桿菌中毒[2]。
預防[編輯]
預防主要是通過食物清潔。毒素以超過85℃(185°F)加熱5分鐘以上即可消失。
2017年5月19日 星期五
2017年5月15日 星期一
Sushi – the parasitic nightmare
When humans eat raw fish, the parasite can come along for the ride.
Don’t fancy a worm with your nigiri? Freezing or cooking the fish is the answer
THEGUARDIAN.COM
灰塵少讓中國空氣污染更嚴重是真的?
BBC
http://www.bbc.com/zhongwen/trad/science-39917087?ocid=socialflow
空氣中攜帶的灰塵本來是環境的大麻煩,但現在有研究指出,目前中國城市空氣中由於缺乏灰塵,反倒讓空氣污染變得更糟糕。
這項研究說,空氣中灰塵少就意味著地面將受到更多太陽輻射,結果降低了風速。
風少了就會導致中國人口密集的地方出現空氣污染大量積聚。
研究人員發現,由於空氣中灰塵的減少,導致人為因素引發的空氣污染上升了13%。
戈壁風沙
據信,在中國有上億人口正承受著由於工廠、和火力發電廠造成的空氣污染。
這項研究指出,中國每年有160萬人死於污濁空氣引發的疾病,這一數字佔死亡人口總數的大約17%。
研究稱,戈壁的風沙對人為因素造成的空氣污染可以起到調節作用。
通過模擬這一地區150年以來颳風、以及灰塵樣本進行分析,研究人員發現空氣的灰塵對陽光能起到顯著的散射作用。
風的形成來自海洋和陸地之間的溫差。如果空氣中沒有灰塵,陽光所帶來的熱量會更多地曬到地面上。這時地面的溫度就會更高,從而改變了陸地和海洋溫差的比值,並導致了風力減弱,所以空氣污染就更嚴重了。
負責這項研究的美國西北太平洋國家實驗室的研究員楊陽說:"灰塵來自兩個地方。一個是戈壁、另一個是中國西北部的高原,但我們發現戈壁施加的影響更大。"
他說:"大氣中由於缺乏灰塵,導致地面接收到更多陽光輻射,弱化了陸地和海洋的溫差,並對氣流循環產生影響。由此,中國東部地區的空氣出現停滯狀態,從而導致空氣污染的積聚。"
左右為難
儘管空氣中灰塵的減少對風速的影響很小,但由於中國東部幅員廣闊,很小的風速變化就導致了該地區冬季空氣污染上升13%。
楊陽說風小則污染大,"但箇中原因尚需進一步研究"。
 圖片版權GETTY IMAGES
圖片版權GETTY IMAGES
目前包括中國在內的世界許多地區都面臨日益嚴重的空氣污染。對空氣中灰塵、風以及排放的研究將幫助人們減少吸入污濁的空氣。
該研究同時顯示,如果空氣中的灰塵少了,人們吸入的空氣質量不是更好了,而是更差。
美國加州的斯克里普斯海洋研究所的羅素爾教授對BBC說:"灰塵多了雖然那會影響能見度,但從空氣質量而言,灰塵並不是那麼有害。"
他說:"要是空氣中的灰塵少了,人們肯定都願意多去戶外活動,因為不會吸一鼻子灰塵。但事實是,你在戶外呆的時間越長,吸入的有毒空氣就越多。"
2017年5月14日 星期日
大腸直腸癌篩檢
藝人豬哥亮因大腸癌病逝台大醫院,享壽70歲。對於大腸癌防治,雖然大家都耳熟能詳,但是仍然有人會諱疾忌醫,甚至是使用偏方,以致延誤治療;醫師提醒,大腸癌及早發現,即使接受治療,早期大腸癌的五年存活率可高達九成五。
得知罹癌沒立即接受治療 肝轉移進入安寧病房
豬哥亮是於2014年發現罹患大腸癌,得知罹癌後,他並沒有立即接受治療,直到去年,才到台大醫院就醫,但卻已是晚期;雖然經由使用化療,但是病況並未好轉,並且出現肝轉移,因而進入安寧病房接受安寧緩和醫療,並於今天安詳往生。
早期大腸癌 五年存活率可高達95%
台安醫院大腸直腸外科主任糠榮誠表示,大腸癌已經好幾年都是十大癌症排名第一名,一年新增一萬五千名大腸癌病例;但是,早期大腸癌的治癒率其實很高,尤其是第一期與第二期大腸癌,五年存活率可高達95%,第三期大腸癌的五年存活率就只有45%-50%,第四期就只有5%-10%。
第一二期大腸癌只需切除不用化療 千萬別讓偏方誤病
所以,若是大腸癌拖著不治療,治癒率就會下降!糠榮誠主任指出,如果能早期發現大腸癌,就只需要做腫瘤切除,並不用做化療,但是卻有人寧可去吃偏方,這是不對的,因為體質關係,很可能只要三個月,腫瘤就變大二倍,大腸癌就轉移出去了。因此,一旦發現罹患大腸癌,就要趕快切除。
五十歲要做大腸癌篩檢 有息肉切除可降罹癌機率
此外,要預防大腸癌,篩檢很重要;糠榮誠主任進一步指出,大腸癌篩檢有糞便潛血檢查,以及大腸鏡檢查,五十歲就要安排相關檢查,因為大腸癌高峰期是六十歲至七十歲之間,早期發現有息肉就要拿掉,由於息肉五至十年會癌變,所以只要發現有息肉就拿掉,就可降低罹癌機率。
******
大腸直腸癌篩檢: ”有做有保庇”
邱瀚模 台大醫院內科主治醫師、台大醫學院內科臨床副教授、台灣消化系醫學會副秘書長 2015-07-11
近日看到關於質疑我國大腸直腸癌篩檢政策的投書,由於投書者為臨床從業人員並活躍於網路,因此對於其投書內容,建議仍應有完整依據,否則易有斷章取義之憾。該文中指出”在2012年時,約有103萬人接受糞便潛血檢查,約略佔該年齡層19%,只找出2096名大腸癌患者,這樣的人數只佔了當年度全部大腸癌患者約14%。也就是說,未進行篩檢的81%的人口,卻佔了86%大腸癌病患。全國花費了這麼多人力物力,耗費了這麼多健保資源,其效果卻是如此這般,值得憂慮。”筆者多年從事大腸癌篩檢與品質分析工作,為避免上述文章誤導民眾誤,以下就科學實證與臨床實務加以說明。
根據我國衛生統計,台灣地區零至第四期大腸直腸癌的五年存活率分別為85.5、81.3、71.3、59.1及11.4%,而根據國民健康署2012年的統計資料顯示該年因篩檢所偵測到的大腸癌有60.1%為零期至二期的癌症,加上癌前病變更可高達89.2%,相較於未接受篩檢族群所診斷的大腸癌僅有31.6%為零期至二期,足足相差有28.6-57.3%之多。國民健康署近期呈現2004年至2009年接受篩檢個案其大腸直腸癌死亡率相較於從未接受篩檢族群,在平均追蹤3.1年之下足足相差了10%之多,預期在更長的追蹤之下差異會更大,而整個人口裡接受過大腸直腸癌篩檢的民眾比例提升,不僅僅這個死亡率下降的幅度會更大,整個台灣地區大腸直腸癌死亡率的下降也指日可待。
文中提到19%的篩檢率可能是不了解篩檢間隔所致。我國篩檢間隔為兩年,只要兩年內接受過糞便潛血檢查篩檢即計算為已接受篩檢個案。據悉2012年篩檢率的統計數字為36.7%,2014年更提升到40.7%(約為該文所提到19%的兩倍)。而篩檢所耗費的人力物力,未來將可以為健保省下極為可觀的資源,反而是在為珍貴的醫療資源省錢。光是減少第三與第四期個案,所省下的化學治療、標靶治療以及處理各項併發症或緊急住院的費用,如再加上家屬因照顧病患所損失的工作時間與其他直接間接成本,豈是篩檢所使用的資源所能相提並論?具體來說,台灣的大腸直腸癌篩檢每發出一千支糞便採便管(一支成本不到台幣100元),只有70-80位糞便檢查呈現陽性需要接受大腸鏡檢(健保價2250元),但卻可以找到兩個至三個大腸癌個案,相較於等到這兩三位民眾有臨床症狀才被診斷所花費的各項醫療資源與社會成本,甚至賠上性命,撥指一算划不划算一目了然,實不需贅言。這個部分在國外眾多的相關決策分析研究已充分證實大腸直腸癌篩檢實為所有癌症的篩檢裡最為符合成本效益,甚至可以為廣大納稅人省錢的一種篩檢政策。再者,國外過去以化學法糞便潛血檢查的大腸直腸癌篩檢臨床試驗(化學法比我國目前所使用之免疫法敏感度低),均已證實大腸直腸癌篩檢可以有效降低其死亡率,因此在台灣這樣大腸直腸癌高發生率地區,對於是否要進行篩檢乙事,幾無爭論,目前的首要之務乃如何提高篩檢率。當篩檢率提高到歐美的60%甚至70%以上,屆時將不會有那麼多進行期或末期個案,死於大腸直腸癌的個案也會更加減少,不是如該文所提到” 耗費了這麼多健保資源,其效果卻是如此這般”,因為某些“效果”是需要時間才觀察得到的。此外,要提升篩檢率並非一蹴可幾,除民眾觀念需要改變之外,臨床從業人員的提醒是促使民眾接受篩檢最重要的動力,這個不僅僅在國內外的研究也已經被充分證實,而過去包括台灣在內的亞太地區國家所做的調查也顯示醫師的建議乃民眾願意接受篩檢最重要的因素。
在全國公衛同仁與臨床醫護人員的努力之下,台灣已然走在大腸直腸癌防治的正確道路上,實無走回頭路的道理。我們也必須強調的是醫療相關專業同仁必須了解大腸直腸癌篩檢是根據嚴謹的科學證據所進行的,推展的過程可以討論如何可以做得更好或更有效率的運用有限的資源,然它可以有效降低大腸直腸癌的死亡率是不爭的事實,我們必須鄭重告訴民眾:大腸直腸癌篩檢是”有做有保庇”的。
採用高鹽飲食也會出現"燃燒自己的脂肪和肌肉來維持生命"情況.....
兩百多年來一直被教授給醫生的水鹽平衡,並不是個難理解的理論。
人類的身體依賴這種必不可少的礦物質實現各種機能,包括血壓和傳遞神經脈衝。我們必須小心地維持血液中的鈉濃度。
如果你食用了很多鹽——氯化鈉——就會口渴,會喝水,這樣就會稀釋你的血液,使之保持適當的鈉濃度。最終你會通過尿液排出大部分多餘的鹽和水。
這個理論直觀簡單。但它或許完全是錯誤的。
一項研究否定了有關身體如何處理鹽分的許多傳統認知,並表明高濃度的鹽分或許對減肥有幫助。該研究最近通過在《臨床調查雜誌》(The Journal of Clinical Investigation)上的兩篇複雜的論文得到發表。
這些結果令腎臟專家感到震驚。
「實在太新奇、太驚人了,」哈佛醫學院(Harvard Medical School)醫學助理教授梅拉妮·霍尼格(Melanie Hoenig)說。「研究做得十分嚴謹。」
匹茲堡大學(University of Pittsburgh)教授詹姆斯·R·約翰斯頓(James R. Johnston)在兩篇文章的頁邊標出了每一個讓他意想不到的發現。結果兩篇論文都被他塗滿了。
「的確很酷」,他說。不過他也提到,這些發現需要重複驗證。
這些新發現是科學家延斯·蒂策(Jens Titze)幾十年堅持不懈研究的結果,他現在是范德堡大學醫學中心(Vanderbilt University Medical Center)和德國埃朗根臨床研究跨學科中心(Interdisciplinary Center for Clinical Research in Erlangen)的腎臟專家。
1991年,還是一名柏林醫學生的蒂策,上了一門有關極端環境下人體生理的課程。這門課的教授與歐洲太空計劃合作,展示了一項為期28天的模擬飛行任務的數據。在這項任務中,全體宇航員都生活在一個小太空艙裡。
這項任務的主要目標是了解宇航員們會如何相處。但科學家們也收集了他們的尿液和其他生理指標。
蒂策在這些數據中注意到了一些令人困惑的地方:宇航員們的尿量以七天為一個週期上下波動。這與他在醫學院學到的東西是完全矛盾的:不應該有這樣的時間週期。
1994年,俄羅斯太空計劃決定在和平號(Mir)空間站進行為期135天的生命模擬實驗。蒂策設法去了俄羅斯,研究宇航員的尿液變化規律,以及飲食中的鹽如何影響這些變化。
結果他有了一個驚人的發現:宇航員身體中的納濃度以28天為週期進行變化,而且這些變化與他們的尿量多少無關。此外,鈉濃度的變化規律也比尿樣變化更加顯著。
納濃度本應隨著尿量變化而增減。儘管這項研究不夠完美——宇航員的鈉攝入量沒有經過精確的校準——但蒂策確信,有液體攝取之外的其他東西在影響船上宇航員體內的納存儲。
他意識到,這樣的結論是「異端邪說」。
2006年,俄羅斯太空計劃又宣布了兩項模擬研究,一項持續105天,另一項520天。蒂策看到一個機會,可以讓他搞清楚這些異常的發現是否是真的。
在時間較短的那個模擬項目中,宇航員最初的飲食每天攝入12克鹽,之後是每天9克,然後變成每天6克的低鹽飲食,每個階段持續28天。在時間更長那個任務裡,宇航員們也會多一個每天攝入12克鹽的飲食週期。
跟我們大多數人一樣,這些宇航員也喜歡吃鹹的。33歲的德國人奧利弗·克尼克爾(Oliver Knickel)如今是斯圖加特一名汽車工程師,當年參加了那個項目。據他回憶,即使是每天提供12克鹽的食物對他來說也不夠咸。
他說,當鹽含量下降到每天6克時,「就不怎麼好吃了。」
真正讓人震驚的事情發生在蒂策測量全體宇航員尿液中的納含量、他們的尿量,以及血液中的納濃度時。
詭異的尿量變化規律依然存在,但一切似乎都是和教科書是一致的。當宇航員攝入更多鹽,就在尿液中排出更多鹽;血液中的鈉含量保持不變,但他們的尿量會增加。
「但接著我們看了他們的液體攝入量,結果大吃一驚,」他說。
長時間看,當宇航員攝入更多鹽分時,他們並沒有攝入更多液體,反倒喝得更少。那他們排泄出去的水是從哪裡來的?
「只有一種辦法可以解釋這種現象,「蒂策說。「當鹽攝入量增加時,身體很可能自己生成或製造了水分。」
為了有進一步的了解,蒂策開始在實驗室裡用小鼠做研究。果然,他在這些動物的飲食中添加越多的鹽,它們的飲水量就會越小。他找到了其中的原因。
這些動物是在獲得水分——但不是通過飲用。糖皮質激素水平增高,促使體內脂肪和肌肉分解,由此釋放出水分,供身體使用。
但蒂策也發現,這個過程需要消耗能量,所以小鼠在高鹽分飲食期間進食量增加了25%。這些激素或許也是導致尿量從長期看出現異常波動的一個原因。
科學家們知道,飢餓的身體會燃燒自己的脂肪和肌肉來維持生命。但意識到採用高鹽飲食也會出現類似的情況,給人帶來啟示。
哈佛醫學院腎病學家馬克·澤德爾(Mark Zeidel)撰寫了一篇社論,與蒂策的論文一起發表,其中指出人類的做法和駱駝是一樣的。駱駝要穿越沒水的沙漠,作為替代,它分解駝峰中的脂肪來獲得水分。
在這個發現帶來的諸多啟示中,有一個是我們也許可以利用鹽來減肥。科學家們通常認為高鹽飲食會促使身體攝入更多液體,進而令體重增加。
但如果平衡更高的鹽分攝入會促使身體分解組織,那它或許也能增加能量消耗。
不過,蒂策表示他不會建議通過攝入很多鹽來減肥。如果他的結果是正確的,那麼從長期看,攝入更多的鹽會讓你感覺更加飢餓,所以你必須確保自己不會吃更多的食物,不然就把額外燃燒的卡路里抵消掉了。
蒂策還提到,高糖皮質激素水平與骨質疏鬆症、肌肉損失、2型糖尿病等代謝問題存在關聯。
翻譯:常青
2017年5月11日 星期四
日本安全、防錯管理法:「指差喚呼」(shisa kanko)
日本安全、防錯管理法:「指差喚呼」(shisa kanko)
古代日本人視工作為“修業”
並且聯想到“修行”
(兩者發音相同,都是しゅぎょう,syugyou )
看樣子,現在也還是
並且聯想到“修行”
(兩者發音相同,都是しゅぎょう,syugyou )
看樣子,現在也還是
在繁忙的東京站上,一列新幹線列車緩緩駛入,穿著整齊妥貼制服的車長,舉起手對著前方的路軌比劃,並高聲喊話。在月台上,站務員亦做著類似的動…
VILLAGEDOOR.ORG
在繁忙的東京站上,一列新幹線列車緩緩駛入,穿著整齊妥貼制服的車長,舉起手對著前方的路軌比劃,並高聲喊話。在月台上,站務員亦做著類似的動作。他們這種近乎禮儀的動作,其實是在不斷確認工作程序,以免出錯。
日本龐大的鐵路網絡,估計每年載客量達120億人次,以班次準確,服務優良見稱,承擔起市民上下班及穿梭全國的交通,可以維持有條不紊,高效率,員工們時刻記著各項程序,一點不誤,秘密就在這裏 –「指差喚呼」(shisa kanko)。
「指差喚呼」又名指認呼喚、指差稱呼,始創及流行於日本,原為鐵路事業用的安全動作,以助員工核實是否完成各工作程序。員工手指著物件、同時口誦確認、心手並用及集中精神,以達到減少人為失誤而導致意外。後來它廣泛用於包括建造業、製造業及機電工程等不同的工作。
「指差喚呼」需要員工的眼、手、口及耳互相配合,目光要注視要確認的目標,用手指指向要確認的目標,高聲及清楚地唸出來,最後要聆聽自己叫聲,剌激人們腦部,以加強警覺性。
1994年日本鐵道綜合技術研究所的一項研究顯示,即使一項最簡單的工序,每100次平均會出錯2.38次,但當實行了「指差喚呼」後,出錯減少至0.38次。
日本鐵路沿用這種做法已超過100年,但是來源不可考,有一個說法是始自20世紀初的蒸汽火車時代,一位名堀川八十一的火車司機發覺自己視力日差,為避免自己漏看了鐵道上訊號,於是每看到一個訊號就唸出來,他身邊的司爐工就會回應確認。後來有人發覺這種方法有效減低出錯,於是加以推廣。1913年編印的火車操作手冊更加入了「對答」(kanko oto或call and response),於1925年更加入了手號。
有西方人更把這種做法,相比與近日在西方流行的「正念」,引領人們時刻都專注在當下。這種專注,其實也反映在日本文化各個環節中,從茶道、俳句及賞櫻等活動以至日常生活上。
茶道除了品茶,參與者也會欣賞茶杯的設計和茶屋的裝飾,茶屋會反映四時花開的景物。俳詩是日本古典短詩,由17字音組成,編排成「五-七-五」的結構,詩人常常藉俳詩表達對自然景觀、季節變化或某段難忘回憶,同時不忘對當下的欣賞。
賞櫻或許最能理解日本人要把握當下的想法。每年「花見」意味春暖花開,日本全國都掀起賞櫻熱。但是櫻花如何華美,花期卻極其短暫,櫻花花開花落,前後不過數周,唯有把握櫻花綻放的一刻,及時觀賞。
此外,日本人日常的生活,亦無不表現出當下的意識,如學生上課前後,都與老師同學互相敬禮,以顯示這天的課堂的開始與結束。早上上課前,老師會要求學生閉目一會,以安定心神。建築工地的工人在一天工作開始時,會集體做些伸展活動;上班族下班前,會告訴同事「辛苦你了」。在商務會議接到別人的名片,日本人也會仔細地端詳,品評幾句,而不只是塞進口袋裏。人們無論以動作或口述,時刻都提醒自己及同伴,自己這刻的存在。
1979年在美國麻省麻省大學醫學院醫學院創設「正念減壓治療所」的該校榮休教授喬‧卡巴金(Jon Kabat-Zinn)認為:「刻意專注於一些習以為常,不用思索的事物,有助你意識到自己的存在,這一天做了幹了些甚麼,而不是像自動駕駛般一刻一刻地渡過。」
卡巴金又說:「正念並非只是坐在蓮座上…當自己是大英博物館的一尊雕像。簡以言之,是時刻都在覺醒。」
從這天起,出門前用手指劃及唸出有些甚麼要做:關燈、關窗、帶銀包、手機,下次你再不會忘了帶門匙!
2017年5月10日 星期三
Crohn's disease;科學的進展: HIV life expectancy 'near normal'
科學的進展: HIV life expectancy 'near normal' thanks to new drugs (2017). Eliminating the HIV epidemic is possible, says UCLA ( 2016). Experimental HIV Vaccine Gives Some Protection
-----
| 克隆氏症 | |
|---|---|

| |
| 分類和外部資源 | |
| 醫學專科 | 胃腸學 |
| ICD-10 | K50 |
| ICD-9 | 555 |
| OMIM | 266600 |
| DiseasesDB | 3178 |
| MedlinePlus | 000249 |
| EMedicine | med/477 ped/507 radio/197 |
| Patient UK | 克隆氏症 |
[編輯維基數據]
| |
克隆氏症(Crohn's disease),又稱克羅恩病、克隆氏症候群或局部性腸炎,是一種發炎性腸道疾病,可能影響腸胃道從口腔至肛門的任何部分[3]。症狀通常包含:腹痛、腹瀉(如果發炎嚴重可能會呈血性)、發燒和體重減輕[4][3]。其他合併症可能發生於腸胃道之外且包括:貧血、皮疹、關節炎、眼睛感染和倦怠。可能會因為感染出現皮疹、壞疽性膿皮症或結節性紅斑。腸阻塞也常發生,那些具有此疾病的人罹患腸癌的風險更大[4]。
克隆氏症是由環境、免疫和細菌等因素在遺傳易感個體上的組合所引起的[5][6][7]。它會導致慢性發炎疾病,其中身體的免疫系統可能針對腸胃道的微生物抗原進行攻擊[6][8]。雖然克隆氏症是一種免疫相關疾病,但它不會以自體免疫疾病的形式表現(免疫系統不被身體本身所觸發)[9]。確切的潛在性免疫問題尚未明確;然而它可能是免疫缺陷的狀態[8][10][11]。整體風險中約有一半和超過70個的基因相關[4][12]。吸菸者罹患克隆氏症的機率是沒吸菸者的兩倍[13]。它也時常發生於腸胃炎後。診斷是基於許多發現結果包括:組織切片和腸壁外觀、醫學影像和疾病描述。可以呈現其他的類似病症包含:腸躁症和貝賽特氏症[4]。
目前並無任何藥物治療和手術能根治克隆氏症。治療選項的目的在於改善症狀,使病情緩解以及預防復發。新診斷為克隆氏症的病人通常會接受短暫的類固醇治療,使病情有顯著的改善,之後並合併滅殺除癌錠或硫嘌呤等藥物防止復發。對於有菸癮的病患來說,在治療過程中最重要的一部分就是戒菸。患有克隆氏症的病患中,每五位就有一位需要每年定期回醫院複診,其中約有一半的病患在發病後十年左右需要接受手術治療。雖然手術並非必要的治療方式,但適用於膿瘍、某些情況下的腸阻塞以及癌症。同時也建議患者在發病的八年後,需要隔幾年接受大腸鏡,以檢查是否有罹患大腸癌[4]。
在歐洲以及北美等地區,克隆氏症的盛行率約為每1000人中有3.2人罹患克隆氏症[14]。在亞州以及非洲等地區較為罕見[15][16]。就歷史的發展情形來說,克隆氏症在已開發國家較為常見[17]。但罹患克隆氏症的人口比例自1970年以來,在開發中國家已經不斷竄升[16][17]。發炎性腸道疾病在2010年造成35000例死亡案例[18],而罹患克隆氏症的病患的預期壽命有輕微的減少[4]。克隆氏症好發的年齡層位於十多歲至二十多歲,但依然會在各種年齡層中出現[4][3]。且不因性別有所不同[3]。克隆氏症的名稱是用來紀念Burrill Bernard Crohn,這位腸胃科醫師和另外兩位同事在1932年於紐約西乃山醫院描述許多在迴腸末端以及小腸等容易受感染的部分有發炎狀況,病患的病情[19]。 治療克隆氏症的方法有二: ! 利用TNF-α的抗體 ! 利用可調節T細胞過敏反應的interleukin-10
參看[編輯]
PATIENT VOICES |
|
訂閱:
文章 (Atom)